
糖尿病内科

糖尿病内科

糖尿病(ダイアベテス)とは、慢性的に高い血糖値が持続する病気です。大きく1型糖尿病、2型糖尿病、妊娠糖尿病、その他の糖尿病に分かれており、いわゆる生活習慣病の一つとされているのが2型糖尿病です。
もって生まれた体質など遺伝的な背景に加えて、糖質や脂質の取りすぎ、運動不足、肥満、ストレスなどが関与して、血糖値を下げる働きのあるインスリンの効きが悪くなること、また、必要十分なインスリンが出にくくなることで血糖値が高くなると考えられております。
高血糖が持続すると、身体の様々な臓器に影響を与えます。とくに細い血管が集まっている臓器が影響を受けやすく、いわゆる三大合併症といわれる糖尿病神経障害、糖尿病網膜症、糖尿病腎症を引き起こします。
また、高血糖は動脈硬化を促進し、狭心症、心筋梗塞、脳梗塞、末梢動脈疾患などの引き金にもなります。血糖値のみならず、悪玉コレステロールや中性脂肪の上昇、血圧の上昇も高血糖と関連しています。
2型糖尿病は初期症状がほとんどありませんが、進行すると様々な合併症を引き起こします。糖尿病の進行や重大な合併症を防ぐためにも、健康診断などで血糖が高いと言われた場合は、放置せずにきちんと受診することが重要です。
このような症状やお悩みがある方はご相談ください。
糖尿病の症状は人によって様々です。初期は自覚症状が乏しく早期発見が難しい病気です。
気になる症状がある方や、健康診断などで高血糖や尿糖を指摘された方は早めの受診をお勧めします。
血糖値は食事や時間帯などによって大きく変動します。当院では、空腹時の血糖値のみならず食後の血糖値も測定しています。また、過去1~2カ月の平均血糖値を反映する指標として、HbA1c(ヘモグロビン・エーワンシー)も月1回測定しています。HbA1cは糖尿病のマネージメントや合併症予防のために活用しています。
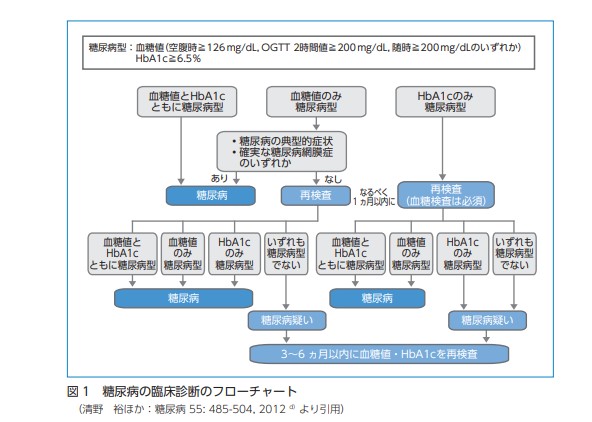
糖尿病と診断される基準は以下の通りです。
詳しくは下の図をご参照ください。
血管は血液を全身に循環させる重要な働きを持っています。血糖値が高い状態が続くと、血管を傷つけたり、血液がネバネバになり、様々な負担を血管に与えます。とくに細い血管(毛細血管)は高血糖の影響を受けやすく、細い血管が集中する足裏、足先、目の網膜、腎臓に障害が現れてきます。これが三大合併症(細小血管障害)といわれる「糖尿病神経障害」「糖尿病網膜症」「糖尿病腎症」です。
これらの合併症は、糖尿病と診断される前の予備軍の状態から徐々に進行し、糖尿病の診断後5~10年くらいで出現されるといわれています。
また、高血糖の状態は 細い血管 だけではなく、太い血管にも影響を与え、大血管障害と呼ばれる脳梗塞や心筋梗塞など、命にかかわる重大な病気を引き起こすこともあります。
高血糖の状態を長く放置すると、失明、透析療法、足の壊疽(えそ)などを引き起こす可能性がありますので、きちんと治療を受け、早めの対策を行って、合併症を予防していくことが重要です。
糖尿病は神経にもダメージを与えます。三大合併症のうち最初に起こりやすいのが神経障害です。
長い神経の末端から症状が出やすく、初期には、足先・足裏のしびれや異常な感覚、こむら返りなどがみられます。悪化すると神経自体がやられてしまい、痛みの感覚が鈍くなったり、感じなくなったりします(けがや火傷の痛みに気づかないなど)。とくに足は症状が悪化すると壊疽(えそ)に至りやすく、場合によっては足の切断を余儀なくされる場合もあります。自覚症状がある場合は、早めにご相談ください。
物を見ることに使っている部分は網膜のごく一部分ですので、初期には自覚症状が出ないことがほとんどです。
網膜の細い血管が傷つき、血管にコブ(瘤)ができたり、点状の出血から始まります。進行すると視力低下を自覚し、硝子体出血、網膜剥離などを合併し、最終的に失明に至ることもあります。糖尿病と診断されたら、自覚症状がなくても年1回程度「眼底検査」を受け、良好な血糖マネージメントを継続的に行っていくことが大切です。
腎臓は主に血液から尿を作って老廃物を捨ててくれる臓器です。腎臓には、毛細血管のかたまり状のフィルター(しきゅうたい:糸球体)があり、血液をろ過して尿を作っています。高血糖の状態になると、糸球体が傷ついて、フィルターの網目が粗くなり、尿にアルブミンというたんぱく質が漏れ出てきます。放置すると、フィルターが目詰まりを起こして、最終的にはつぶれてしまいます。
また、フィルターの先には、尿の中の大事な成分を再吸収してくれる尿細管というくだ(管)がありますが、この管も徐々につぶれてしまいます。この状態が長く続くと、どんどん腎臓が傷つけられ、最終的には腎臓の機能が低下し、腎不全の状態となり、透析などの腎代替療法が必要になってしまいます。日本で新たに透析に至る人数は、今なお糖尿病腎症が最も多い状態です。糖尿病の早期から血糖、血圧、脂質の管理を良好に維持して行くことが大切です。
太い血管の合併症として脳梗塞、狭心症、心筋梗塞、閉塞性動脈硬化症があげられます。
一部のがん、骨粗鬆症、感染症、認知症、歯周病なども糖尿病と関連があるとされています。
当院では、可能な方は、正常な血糖値を目指しています。
合併症の発症・進行を予防するためにも、低血糖を起こさず、できるだけ良好な血糖マネージメントを行っています。様々な理由で正常血糖値を目指せない方には、個別に目標を設定しています。治療は、食事療法、運動療法、薬物療法が基本になります。
糖尿病において食事療法は治療の根幹となります。ご自身の生活強度や年齢によって、個別に対応していますが、まずは炭水化物、たんぱく質、脂質の三大栄養素をバランスよく摂り、ビタミン、ミネラルなどを必要十分に摂取することが大切です。
「糖尿病食事療法のための食品交換表」(日本糖尿病学会発行)という表や冊子を参考にバランスのとれた食事を提案しています。インスリン治療中の方には、炭水化物(糖質)の量と、打つインスリンの量を合わせるカーボカウントも実施しています。お菓子やジュース、パンやお米などの糖質を取りすぎていて、ご自身の膵臓からインスリン分泌が保たれている方は、適切な食事療法のみで血糖値が改善される場合もあります。
糖尿病療法指導士で管理栄養士が週1回栄養相談を実施しておりますので、是非ご活用ください。
運動で筋肉を使うと、筋肉が血液内の糖分を取り込み、エネルギーに変えるため、血糖値が下がります。
また、筋肉でインスリンの効きがよくなり、糖分を取り込みやすくなり、血糖値が上がりにくくなります。ウォーキングや自転車、スイミング、ジョギングなどの有酸素運動(ややきついと感じる程度で、汗がじわっと出るくらい)を1回20~40分、週に3回程度実施するのが理想的とされていますが、細切れ運動も効果があることがわかっていますので、少しの時間でも筋肉を使うことが大切です。ご高齢の方など筋肉量が若い時より減っている場合は、筋力トレーニング(レジスタンス運動)も併用すると、取り込む筋肉自体が増えますので、効果的です。
著明な高血糖の場合は、まずは眼科を受診していただき、運動で糖尿病網膜症が悪化しないかどうか確認が必要です。また、激しい運動は、狭心症や高血圧の悪化をきたす場合もありますので、心や肺の病気を精査してからと勧める場合もございます。
一般的には、2〜3カ月ほど食事療法と運動療法を続けても、目標の血糖値に達する見込みが低い場合に薬物療法を検討します。
最近では、内服薬や注射で早めに治療介入を行うことで、膵臓の疲弊が少なくて済み、中長期的にはむしろ結果が良いという報告もございますので、病状やご本人の意向に合わせて判断しています。
経口血糖降下薬を用いる内服治療と、インスリンやGLP1製剤を注射で補充する自己注射治療があります。近年、糖尿病治療薬は大きく進歩しており、低血糖を起こさず血糖値を改善することが可能な薬剤が増えています。
また、体重減少効果や食欲抑制効果で肥満症の治療薬にも応用される薬(リベルサス、オゼンピック、ウゴービ、マンジャロ、ゼップバウンド)や、細胞内のミトコンドリアに作用して、電子の滞りを減らして活性酸素を出にくくして肝臓や筋肉で糖の取り込みを増やしたり、膵臓のエネルギー物質を増やして血糖値が高い時のインスリン分泌を増やす薬(ツイミーグ)も登場しています。
どの薬物をいつから開始するかは、患者さんの糖尿病のタイプやインスリン分泌の程度、合併症の進行具合、年齢、認知機能などによって、総合的に判断して決めています。
糖尿病の治療には患者さんの自己管理が大切ですが、多職種で寄り添いながら治療にあたっています。当院では、糖尿病療法指導士の資格を持った看護師、管理栄養士が在籍しており、糖尿病に関して幅広い専門知識で、患者さんが適切な自己管理を行えるように援助しています。
食事療法に関しては、管理栄養士による個別の栄養相談を実施しておりますので、是非ご活用ください。
1型糖尿病で、生きるためにインスリン治療が必要な程度までご自身の膵臓からインスリンが出なくなった場合ほとんどでなくなり、必要インスリンの必要量が不足しているため、インスリン注射によって補う治療が中心となります。2型糖尿病では合併症の発症・進行を予防するための血糖コントロールが基本となり、食事療法、運動療法、薬物療法の三つが柱となります。
まずは、ご自身の膵臓からインスリンがどの程度出ているのかを評価します。
TOP