
腎臓内科

腎臓内科
腎臓内科は、尿の異常、浮腫(むくみ)、高血圧などが続いていたり、健診などで蛋白尿、血尿、腎臓の機能、ナトリウムやカリウムなどミネラルバランスの異常を指摘された方を対象に、腎臓を診る診療科です。
軽度の尿検査異常から、腎炎、糖尿病腎症、ネフローゼ症候群、高血圧性腎硬化症、急性腎障害、慢性腎不全、膠原病などに伴う腎障害、腎性貧血など幅広い疾患を扱います。電解質異常(ナトリウム、カリウム、カルシウム、リンの異常など)、酸性アルカリ性のバランス、二次性高血圧、透析患者さんの種々の合併症なども治療対象です。
3カ月以上の慢性の経過で、尿の異常、腎臓の機能低下が継続する場合、慢性腎臓病(CKD:Chronic Kidney Disease、シーケーディー)と呼ばれます。CKDの数は、日本人20歳以上の8人に1人、約1300万人と推計されており、誰もがかかる可能性のある新たな国民病といわれています。その原因には様々なものがあり、なかでも生活習慣病(糖尿病、高血圧など)や慢性糸球体腎炎が代表的です。腎臓病は目立った自覚症状がないことが多く、明らかな症状が出現したときにはすでに進行して、透析療法をせざるを得ない状態になっていたり、脳梗塞、脳出血、心筋梗塞などの生命を脅かす疾患にもかかりやすくなったりします。早期発見がとても重要で、尿の見た目の異常、むくみや高血圧が長く続くなどの症状、尿検査で異常を指摘されたことがあれば、放置せずに当院を受診していただくことをお勧めします。
日常的に起こりやすい症状でも、詳細な検査を行うことで重大な病気の早期発見につながることもよくあります。上記のような症状があれば、放置せずにお気軽にご相談ください。
慢性腎臓病(CKD)とは、3カ月以上の慢性の経過で腎臓が悪くなっている腎臓病の総称です。
具体的には、蛋白尿、血尿などの尿検査の異常や、eGFR(イージーエフアール、estimated Glomerular filtration Rate、推定糸球体ろ過量、推定腎機能)60未満が3カ月以上続くと診断されます。CKDの主な原因として、糖尿病腎症、腎硬化症、慢性糸球体腎炎(IgA腎症など)があります。
初期には自覚症状がありませんが、進行すると、夜間多尿、むくみ(浮腫)、倦怠感、貧血、息切れなどの症状が出現します。腎臓病は、半分以上機能が低下すると回復が難しく、次第に病状が悪化してゆき、最終的には透析療法などが必要になってしまいます。
しかし、早期から、より軽度な段階から発見して、治療を開始すれば、機能低下を防げる病気です。健診で蛋白尿・血尿など尿の異常や腎障害を指摘されたら、迷わず受診してください。

糖尿病の三大細小血管合併症といわれる糖尿病腎症は、透析などの腎代替療法に至る原因の第1位です。高血糖が続くと、腎臓の糸球体や、尿の大事な成分を再吸収する尿細管が徐々に壊れて行き、腎臓の機能が低下して行きます。
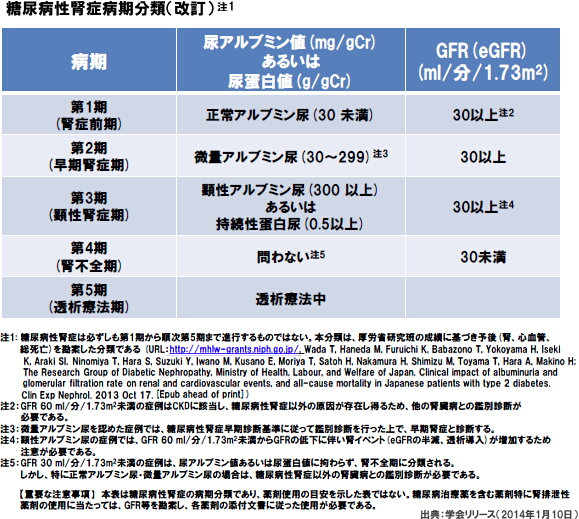
糖尿病腎症は5つのステージに分類されておりますが、早期診断、早期治療が大切です。
高血糖状態では、糸球体からろ過された尿中のブドウ糖が、近位尿細管という場所で再吸収が活発になることが分かっています。再吸収するときに一緒にナトリウムも取り込み、尿の中のナトリウムも低下します。その尿が遠位尿細管に到達すると、尿中のナトリウム(厳密にはクロール)が少ないため、尿量が足りないという信号が上流の糸球体に送られ、糸球体への血流が増えます。結果的に、糸球体内部の圧力が増えて尿量が増えます。一時的であればさほど問題はないのですが、この状態が持続すると糸球体の仕事量が増えますので、糸球体のフィルターが徐々に傷んできます(第1期:過剰ろ過期)。
その後、フィルターからアルブミンという血液中の蛋白質が尿中に漏れ出してきますが、最初のうちは近位尿細管が再吸収して、尿検査では出てきません。近位尿細管も傷んで、キャパシティーを超えてくると、微量のアルブミンが尿中に出てきます(第2期:ミクロアルブミン尿期、尿中アルブミン30~300)。この段階で血糖値、血圧、脂質、減塩、体重管理など総合的に行うと、第1期に戻すことも可能です(寛解)。
尿中のアルブミンが300を超え始めると第3期に悪化してしまいます。血液中の蛋白質が漏れ出ますので、むくみ(浮腫)が出ることもあります。ひどい場合はネフローゼ症候群に至る場合もあります。この段階にくると、腎臓内部の組織変化がひどくなっており、元の状態に戻ることが困難になってきます。
残されたろ過装置(ネフロン)の数も減ってきて、徐々に腎臓の機能が低下してきます(eGFRの低下)。eGFRは若い時は100程度ありますが、30を下回ると、腎機能が不全状態に近くなります(第4期:腎不全期)。腎不全に近くなると、蛋白質の分解産物の尿素窒素(BUN)も高値となり、貧血やカリウムなどのミネラルバランスの異常や、体が酸性に傾いてきます。このころになってようやく症状が出始める方も多数おられます。
腎不全に至ると残ったネフロンの数が非常に少なく、それぞれの仕事量が増えますので、ますますくたびれてきてさらに腎機能が悪化し、最終的には尿毒症の症状が出てしまい、内服治療などでコントロールできなくなれば、血液透析、腹膜透析、腎移植などの腎代替療法に移行となります(第5期:透析療法期)。
少なくとも第3期の前半までに積極的に治療を行うことが透析予防の観点から大事になってきます。早期から定期的に尿アルブミン、eGFRで管理して悪くさせないことが大切です。
腎臓には体内に摂取された食塩と水分の排出量を調節し、血圧を正常範囲内に維持する機能があります。腎臓に障害があると、この機能が適切に働かなくなるため、高血圧になりやすくなります。逆に高血圧があると腎臓に負担をかけ、腎障害を促進し腎臓と血圧との間で悪循環が形成されます。このように高血圧と腎臓には密接な関係があるため、腎臓病の治療では腎臓を保護しながら適切に血圧コントロールを行うことが重要とされています。
腎臓は赤血球を作る働きを促進するエリスロポエチンというホルモンを分泌していますが、腎臓の機能が低下するとこのホルモンが減少し、赤血球を作る能力が低下して貧血になります。この貧血を腎性貧血といいます。エリスロポエチンの濃度を保ち、ヘモグロビン(Hb)を11から12程度に維持してゆくことが大切です。エリスロポエチンの皮下注射を月1~2回程度打って補充する治療が従来からございます。
最近では、エリスロポエチンの血中濃度も保ちながら、赤血球の材料である鉄分の利用障害も是正するHIF-PH阻害薬(ダーブロックなど)を内服する機会が増えてきています。
腎臓の糸球体(フィルター)が免疫の異常などによって炎症が起こり、キメが粗くなったり、破れたり詰まったりすることによって、蛋白尿や血尿が長期間続く病気を慢性糸球体腎炎と呼びます。
最も多い原因はIgA腎症(アイジーエージンショウ)で、扁桃腺炎などが引き金となり、腎臓の糸球体に異常な免疫グロブリン(糖鎖異常IgA)が溜まり、糸球体が壊れてしまい、血尿や蛋白尿が出現し、徐々に腎臓の機能が低下してきます。
慢性糸球体腎炎を疑う場合は、針を腎臓に刺して腎臓の組織をみる検査(腎生検)が行える埼玉医大の腎臓内科などに早めに紹介します。
尿に蛋白質が大量に漏れ出てしまい、血液中の蛋白質の濃度が低下し、血液中の浸透圧の低下から全身にむくみを生じる腎臓病の総称で、低蛋白血症や高コレステロール血症も認められます。原因不明なものから糖尿病などの糖代謝異常や膠原病、感染症、血液疾患、悪性腫瘍まで、多くの疾患との関連性が指摘されています。
放置しておくと、腎機能障害や血栓・塞栓症、易感染性などのリスクが高まり、腎臓病の病態としては非常に重篤ですので、針を腎臓に刺して腎臓の組織をみる検査(腎生検)が行える埼玉医大の腎臓内科などに早めに紹介します。
腎不全には急激に腎機能が低下する急性腎不全(急性腎障害:AKI、エーケーアイ)と、数カ月から数十年かけて腎臓の働きがゆっくり悪くなる慢性腎不全があります。急性腎不全は、何らかの原因で、急激に尿の出が悪くなったり、全く出なくなったりして腎臓の機能が低下する状態です。
原因を取り除くことができれば、回復する可能性がありますので、原因精査が大切です。尿量の確保が難しければ慢性化して腎不全に至ることもありますので、関越病院や埼玉医大の腎臓内科を紹介します。ひどい場合は一時的に血液透析が必要になることもあります。
よくある原因としては、夏場の熱中症や脱水症、痛み止めなどの薬剤性、造影剤による腎毒性です。水分をしっかりとって、1日尿量を1.5L以上確保することが大切です。
一方、慢性腎不全は、腎臓病の進行に伴い腎機能が徐々に失われた病態で、失われた腎機能が回復する見込みはほとんどありません。eGFR15~30で慢性腎臓病ステージ4、eGFR15未満で慢性腎臓病ステージ5と診断されます。可能な限り、透析の時期を先延ばしにする内服治療を行いますが、どの腎代替療法を選択するかを準備を開始します。
腎機能の低下の程度が軽いうちは症状はあまりないですが、進行すると、倦怠感、易疲労感、息切れ、目のまわりや足のむくみ、食欲不振、皮膚のかゆみなどの症状が出てきます。さらに進んで尿毒症という状態になると、吐き気、頭痛、呼吸困難感や出血症状など様々な症状が出てくるため、透析療法への移行の時期となります。
当院では、血液透析であれば関越病院を、腹膜透析、腎移植の希望がある方は埼玉医大を紹介します。
遺伝的因子が深くかかわる疾患(常染色体優性が多い)で、のう胞(液体が溜まった袋)が両側の腎臓に多発します。
それらが大きくなる過程で、腎臓の正常組織が圧迫され、腎不全にまで至ることがあります。健診などで偶然発見されることも少なくありません。脳動脈瘤、肝嚢胞、心臓弁膜症、大腸憩室症、のう胞内出血などのリスクが高いことが知られており、適切な診断と早期の治療が求められます。尿検査、血液検査、超音波検査などで早期に疑うことが可能で、家族にも同様の検査を行う必要があります。多発性のう胞腎を疑う場合は埼玉医大の腎臓内科を紹介します。
減塩治療、高血圧の治療と共に、バゾプレッシン受容体拮抗薬(サムスカ)の内服で、のう胞の増大を遅らせる治療を行います。
尿路に起こる細菌感染症の一つです。腎臓の内側にある尿のたまる部位を腎盂(じんう)といいますが、そこに膀胱から大腸菌などの細菌が逆流することで感染を起こします。急な発熱、悪寒、吐き気、脇腹や腰の痛みなどの症状が出ます。抗生物質や抗菌薬で治療し、3〜5日ほどで熱は下がりますが、治療が遅れると、血液中に細菌が入り、菌血症、敗血症となり、入院が必要なこともありますので早期の診断、治療が大切です。
腎臓から尿道につながる尿路にできる結石は、生じる部位によって腎臓結石、腎盂結石、尿管結石、膀胱結石、尿道結石に分けられます。血尿の原因としても頻度が高く、超音波などでもどこに石があるか診断可能です。結石が腎臓実質内や腎盂にあるうちは、あっても鈍痛程度ですが、尿管に落ちてくると突然、わき腹や下腹部、腰の後ろ側などに刺し込むような激痛が起こり、発熱や吐き気、嘔吐を伴うこともあります。
また、結石で管が詰まってしまうと、尿で圧迫されて腎臓の機能が低下したり、炎症を起こしたりする場合もあります。4ミリ以下の小さい結石であれば、薬剤を使い自然に体外に結石が出る排石を待つ保存療法が基本になります。石が移動するときには激痛ですが、飲水を励行し、ウロカルン、猪苓湯、ブスコパンの3剤内服で自然排石を促します。10ミリ以上の大きな結石や、自然排石が難しいと考えられる場合には、体外衝撃波結石破砕手術(ESWL)やレーザー砕石器などを用いた内視鏡手術が行われますので、関越病院などに紹介します。
TOP